Un punto di vista psicologico e neurofisiologico sulla più umana delle esperienze: il dolore
Il dolore è un fenomeno molto complesso. La sua percezione è sì neurologica ma è noto come determinati fattori psicologici o stati d’animo possano esacerbare la soglia di dolore individuale.
Alcuni dei fattori che la ricerca ha mostrato essere associati alla percezione del dolore sono l’ansia e la depressione. Entrambi i fattori non devono essere percepiti come dei “criteri diagnostici”, bensì come un continuum.
Infatti, gli individui possono presentare solo alcuni tratti depressivi o ansiosi che influiscono sulla percezione di dolore.
Per l’ansia si è soliti fare una distinzione tra ansia di tratto e ansia di stato. L’ansia di tratto è una vera e propria caratteristica di personalità che discrimina tra personalità appunto più o meno ansiose, senza eventi scatenanti. L’ansia di stato invece è legata ad una situazione particolare: ad esempio, nel caso del dolore l’ansia di stato può manifestarsi in relazione alla paura di un intervento chirurgico o delle conseguenze di una malattia.
A questo proposito l’ansia di stato può anche essere legata alla cosiddetta “ansia da malattia”, un disturbo presente nel DSM5 (Manuale Diagnostico e Statistico dei Disturbi Mentali) che riguarda la paura di ammalarsi e che ha sostituito il termine precedentemente usato di “ipocondria”.
Anche la qualità del sonno ha mostrato una doppia relazione con il dolore: infatti una peggiore qualità del sonno (ma anche una sua riduzione) ha un effetto negativo sulla percezione del dolore. Ma anche il dolore può essere causa di uno scarso riposo. Sebbene esistano degli strumenti che misurano fisiologicamente il sonno, e dunque esistano dei criteri per definire una qualità del sonno più o meno buona, questa variabile resta puramente soggettiva, perciò negli studi condotti per valutare questa associazione, la qualità del sonno è stata quasi sempre misurata attraverso questionari.
Fear-avoidance model
Un’altra variabile che si è dimostrata frequentemente associata al dolore è il catastroficismo.
Il catastroficismo è considerata una variabile cognitiva che attiva una serie di pensieri nei confronti del dolore. Le persone che catastrofizzano tendono a rimurginare sull’esperienza di dolore pensando a tutte le cose che non potranno più fare, o semplicemente pensare frequentemente al dolore. Il castroficismo inoltre porta gli individui ad esagerare le conseguenze della malattia e alimenta sentimenti di impotenza verso il dolore. Esso non è tipico solo delle condizioni di dolore cronico ma si può presentare anche in patologie acute e nei pazienti cardiovascolari.
Visto il ruolo di queste variabili psicologiche, è divenuto chiaro come il dolore non sia un semplice meccanismo fisico ma veda l’intreccio di fattori fisici, mentali e sociali secondo appunto il modello bio-psico-sociale. In questa cornice teorica è stato perciò sviluppato un accurato modello che mette in luce il rapporto tra queste variabili denominato Fear-Avoidance Model (Modello da evitamento).
Questo modello nasce nell’ambito del dolore muscolo-scheletrico e afferma che, quando si presenta un’esperienza di dolore il soggetto sperimenta dei sentimenti negativi e paurosi, ad esempio la paura del movimento, a cui contribuiscono la paura del dolore e i sentimenti di catastroficismo che abbiamo citato. Questi sentimenti instaureranno un circolo vizioso con altri pensieri ansiogeni ma soprattutto con l’effettivo evitamento del movimento, che potrebbe causare il dolore. In varie condizioni di dolore, il movimento è una variabile molto importante soprattutto quando si rende necessaria una riabilitazione, spesso per conseguenza di interventi chirurgici. Il non movimento non fa altro che peggiorare lo stato dei muscoli, continuando ad alimentare il circolo vizioso del Fear-Avoidance Model.
La neurofisiologia del dolore
Ma come nasce il dolore nella mente umana? Quali sono i meccanismi alla base di una delle esperienze umane più problematiche? E perché lo stato psicologico di un individuo ne condiziona così tanto la percezione?
Parlare di dolore è tanto complesso quanto affascinante, perché comprendere meglio quella che a tutti gli effetti è una funzione fisiologica indispensabile per la vita e selezionata dall’evoluzione ci aiuta anche a contrastare tutte quelle condizioni morbose in cui il dolore e la sofferenza che ne deriva sono, di fatto, disfunzionali.
Il dolore fisiologicamente lo potremmo definire come l’esperienza globale della sofferenza comprensiva sia della nocicezione – cioè la percezione sensoriale della sensazione dolorifica – sia dell’esperienza soggettiva e dello stato emotivo del soggetto.
Ma da che originano l’uno e l’altro aspetto e come le varie parti del sistema nervoso integrano queste informazioni?
La nocicezione
Non posso non fare cenno a qualche informazione relativa alla fisiologia del dolore. Immaginate che, ogni qualvolta ci facciamo male, dalla parte del corpo danneggiata corra un segnale elettrico – l’impulso dolorifico – lungo un’autostrada chiamata fibra nervosa. Ne esistono di due tipi, C ed Aβ, ed entrambe non sono che un lungo prolungamento di un neurone sensoriale di primo ordine che alloggia nella radice posteriore di un nervo spinale, detta, per la sua funzione, sensitiva.
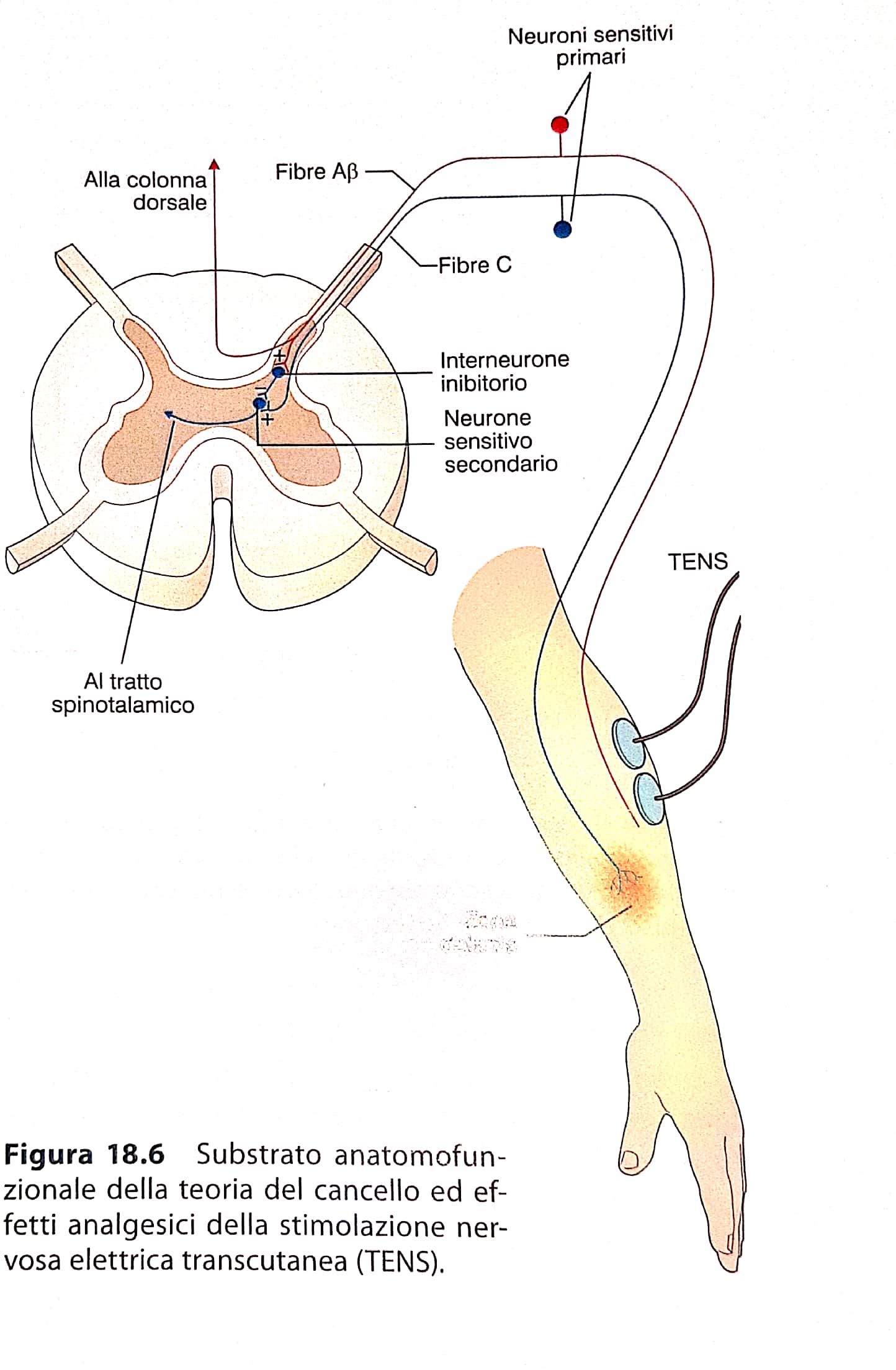
Dal neurone di I ordine (o a T per la sua forma come si vede bene nella Fig. 1) parte un secondo prolungamento che raggiunge il secondo neurone sensitivo, nel corno posteriore del midollo spinale. Come se ci trovassimo in una microscopica staffetta il segnale viene lanciato da un corridore all’altro lungo la metà opposta del midollo spinale rispetto alla parte del corpo in cui si è percepito il dolore. Il dolore avvertito al piede destro genererà un impulso che correrà nella metà sinistra del midollo spinale.
Queste fibre, che formano il fascio spinotalamico, ascendono verso una specie di centro di smistamento delle informazioni: il talamo. Questo si trova alla base dell’encefalo e si divide in molti nuclei ciascuno dei quali riceve informazioni da diverse parti del sistema nervoso e ad altrettante parti invia le proprie connessioni, in un complicatissimo scambio di informazioni attraverso cui il tutto dialoga con le parti e ne risulta influenzato nella stessa misura in cui ne influenza.
Il talamo e la corteccia
Il nucleo ventroposterolaterale del talamo riceve le informazioni provenienti dai nervi spinali mentre il nucleo ventroposteromediale dal nucleo del trigemino, V paio di nervi cranici che raccoglie le informazioni sensitive e dolorifiche dalla faccia.
Dal nucleo ventroposterolaterale partono delle vie nervose che pervengono all’area sensitiva primaria (SI). Questo prima sistema di connessioni si chiama via laterale e la sua funzione è quella di percepire la sensazione dolorifica, valutarne l’intensità e collocarla spazialmente nella regione del corpo dalla quale l’impulso nervoso è partito, mediante quello che chiamiamo homunculus sensoriale.
Invece dal nucleo ventroposteromediale dipartono delle fibre dette della via mediale che raggiungono molte aree cerebrali del sistema limbico (classicamente e semplicisticamente correlato alla sfera emotiva come: il giro del cingolo, la corteccia orbitofrontale, l’isnula, l’operculum parietale, l’area somestetica secondaria).
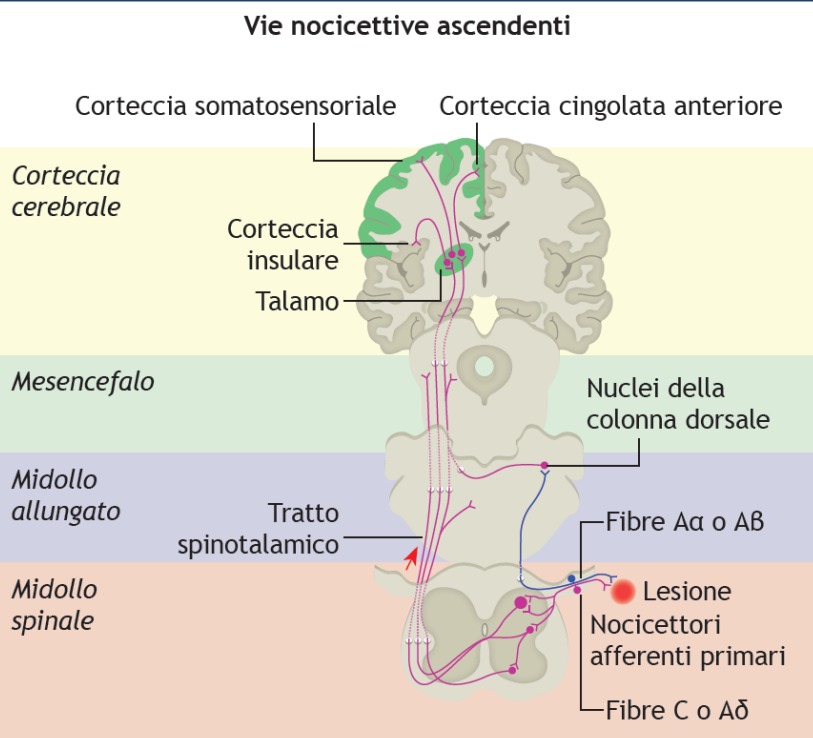
Quest’area è quindi correlata alla percezione della sofferenza: in altri termini, è la via mediale che dà un connotato emotivo spiacevole alle percezioni dolorifiche.
Conseguenze cliniche
Clinicamente ci sono molte condizioni che ci permettono di capire quanto abbiamo appena descritto. Per esempio, pazienti che hanno una lesione dell’insula – una delle aree del sistema mediale – soffrono di quella che definiamo asimbolia per il dolore: sebbene questi percepiscano localizzazione, intensità e qualità dello stimolo non lo percepiscono come spiacevole, arrivando a tollerare la causa che lo ha prodotto e arrecandosi gravi danni tissutali. Pensiamo a come sarebbe pericoloso non avvertire come spiacevole il dolore di una scottatura, o di una lama tagliente…
Si è visto poi che anche pazienti con malattie neurodegenerative come il morbo di Alzheimer possono avere una compromissione della via mediale, dimostrando di poter percepire lo stimolo ma mostrando una ridotta risposta emotiva. Anche la funzione analgesica dell’ipnosi è stata spiegata con l’inibizione reversibile di un’area della via mediale del dolore, la corteccia cingolata anteriore.
Inibizione del dolore nella vita quotidiana
La compromissione della via mediale del dolore non spiega completamente la fine regolazione di questa funzione così importante fisiologicamente.
Esiste, infatti, anche una via discendente che esercita un’azione moderatrice sul dolore. Alla base di questa regolazione c’è la produzione di oppioidi endogeni che, per semplificare, svolgono come la funzione di una diga. In determinate condizioni riducono il flusso di informazioni in ascesa verso il talamo, esercitando un potente effetto analgesico.
L’esistenza di questo meccanismo di difesa è fondamentale per la sopravvivenza in talune circostanze. Pensiamo a un animale ferito da un predatore, non si ferma certo a leccarsi la ferita ma, anche se ha ricevuto importanti danni, il suo sistema nervoso ignora deliberatamente il dolore per permettergli di fuggire e mettersi al riparo.
Questo meccanismo è lo stesso che viene attivato con l’effetto placebo: un paziente cui si somministra un farmaco inerte cui però sia stato detto che si tratti di un potente analgesico, ha un immediato e importante sollievo dal dolore, proprio grazie agli oppioidi endogeni.
Conclusioni
Per quanto riguarda il trattamento del dolore, la conoscenza della sua associazione con i fattori psicologici ha portato alla collaborazione di diverse figure professionali (medici, psicologi, fisioterapisti…) e allo sviluppo di interventi multidisciplinari per la sua gestione. Il supporto psicologico diventa fondamentale per gestire i pensieri che alimentano il circolo vizioso del Fear-Avoidance Model. Il trattamento psicologico può essere individuale o di gruppo: quest’ultimo ha un forte potenziale, in quanto aiuta a gestire i sentimenti di impotenza e solitudine del paziente confrontandosi con altri che devono affrontare la sua stessa malattia. Infine, nell’ottica della medicina psicosomatica è stata spesso utilizzata l’ipnosi per alleviare l’esperienza di dolore.
In conclusione, il dolore è una delle più umane delle esperienze. Ci condiziona, talvolta ci imprigiona e ci terrorizza. Ma dopo quanto abbiamo detto non possiamo non concludere che il dolore sia un’esperienza relativa. Conoscerlo, accettarlo ci aiuta già a cambiarlo e modificare il nostro rapporto con il dolore e la sofferenza ci permette di migliorare il nostro rapporto con la vita, qualsiasi sfida ci riservi.
Francesco Lodoli e Chiara Manna per Questione Civile
Sitografia e bibliografia
www.stateofmind.it
www.fisioscience.it
FISIOLOGIA MEDICA SECONDA EDIZIONE, F. Conti



